認知症ケアを現場で活かすために~適切な介入の原理原則を知ろう!~

先日、僕が勤務している職場(急性期総合病院)で認知症ケアの勉強会を行いました。
勉強会の内容としては、認知症の症状へ直接アプローチするような、「回想法」や「レクレーション」、「音楽療法」などではなく、、、
認知症の人と関わる際のリハビリスタッフとしてのマインドを
パーソン・センタード・ケアの原理原則に沿って解説して、問題を提起して、最後はグループディスカッションを行いました。
なので、今回の記事はリハビリスタッフが臨床現場で活用すべき認知症ケアの原理原則!
パーソン・センタード・ケアを記載していきます!
パーソン・センタード・ケアとは?
パーソン・センタード・ケアとは、認知症の人の心理的ニーズを理解する取り組みであり、
「一人の人間として尊重されること」を基本としています。
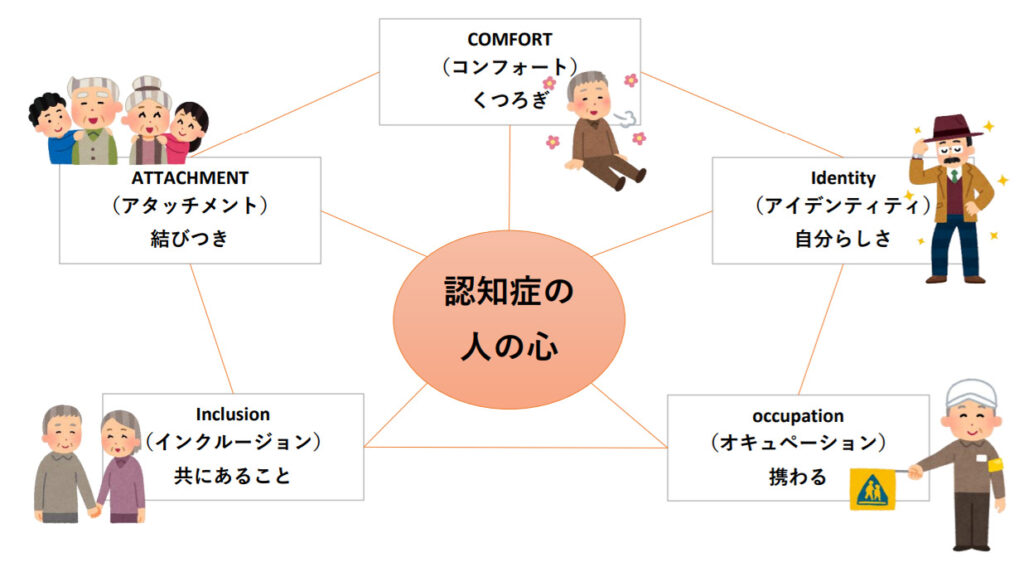
ひとりの人として「人間らしさ」を中心に5つの概念として展開しています。
・くつろぎ:Comfort(コンフォート)
・自分らしさ:Identity(アイデンティティ)
・携わること:occupation(オキュペーション)
・共にあること:Inclusion(インクルージョン)
・結びつき:Attachment(アタッチメント)
この5つの要素から、認知症の人の本当に求めていることを汲み取り、日々の臨床現場での関わり方に取り入れていくことを目的としています。
そして、これら5つの要素はお互いに関連しあっており、一つの事象に対し複数の心理的ニーズが生じていることもあります。
パーソン・センタード・ケアの5つの要素
それでは、それぞれの心理的特徴を確認しましょう。
くつろぎ:Comfort(コンフォート)
心身ともにリラックスしている、心地よさや快適な状態です。

自分らしさ:Identity(アイデンティティ)
個人が自分自身を表現することです。本人の価値観やキャラクター、趣味や趣向など個人の特性が現れます。そのことについて本人も自己認識していることが重要です。

携わること:occupation(オキュペーション)
主体的に何かしらの作業に関与することです。そこには役割や周りから求められること、期待されているも含まれます。

共にあること:Inclusion(インクルージョン)
共感や協力するなど一緒にいて一緒に支え合う状況や環境を言います。また物理的な人と人の近さだけでなく心理的な感情面での支えも含まれます。

結びつき:Attachment(アタッチメント)
友人、家族などの人と人の密接な関係性だけでなく、思い出の場所や物、これまでの経験した出来事なども含まれます。

認知的な能力が次第に低下していく認知症の人にとって、パーソン・センタード・ケアの5つの心理的なニーズを理解することは重要です。
認知症の人の尊厳やこれまでのヒストリーなどの背景をくみ取り、関わりながらケアに活かしていきましょう。
臨床現場で遭遇する課題
認知症ケア専門試験の問題でも出題される事例を紹介します。
この辺の事例問題は実際の病院勤務している医療従事者もよく遭遇する課題だと思います。
「認知症のAさんは熱中症で急性期病院に搬送されました。
気づくと病院のベッドに寝かされ点滴を受けていました。
手にはミトンがはめられ身動きがとれません。
次の医療従事者の対応に関する記述のうち、適切なもの組み合わせ選びなさい。」
- A.医療スタッフは「危ないから点滴が終わるまでミトンを外さないように」と注意した
- B.医療スタッフは「一時間だけ我慢してください。終わったらすぐ外します」と説明した
- C.医療スタッフは「点滴の針を足に差し替えればミトンを外せますよ」と提案した
- D.医療スタッフは「スタッフがいる間は外しましょう」とミトンをとった
- E.医療スタッフは「はやく退院したいならミトンをつけてください」と強要した
医療現場ではよくある場面だと思います。
特に急性期医療など、どうしても点滴や処置などの治療優先となる際は、点滴の自己抜針やベッドからの転倒転落を防ぐため、身体抑制を行うことがあります(もちろん本人や家族から同意書を取ります)。
ここで大事なことは、懇切丁寧に本人に治療の必要性と生命の危険性を伝えた上でミトンや抑制帯などを実施しているか?
その説明や態度が重要です。
おそらく認知症の人は訳も分からず入院して、不本意な状態でベッドに寝かされていることが往々にしてあります。
パーソン・センタード・ケアの観点からは、
・認知症の人の訴えを聞き受け入れること(否定せず尊厳を守る)
・なにか別の代替え手段で快適な環境を提案すること(くつろぎ)
・慣れない環境に独りでいることの不安を軽減すること(共にある)
そのため、答えは「B、C、D」の3つが正解となります。
僕らリハビリセラピストができること
リハビリスタッフが担当患者さんと接することができるのは、せいぜい1時間程度です。
どうじても時間単位でリハビリ介入をしているので、1日を通しての生活を見る視点が乏しくなりがちです。。。
ですが、リハビリ技術を用いることで、少しでも病棟生活を快適にしたり、環境設定や個別リハビリで気づいたことを看護師や介護スタッフに伝えられることができます。
例えば、車椅子離床している患者さんが、頻回に立ち上がろうとするから抑制帯をつけていて、さらに興奮状態となり認知症状が悪化する。。。
そんなことがあります。
その時に、興奮を抑える薬を入れようとか、もうベッドに寝かせておこうとか、
医療者側の安易で短絡的な発想にならずに、、
・もしかしたら、車椅子座位の居心地があってないかも?
・デイルームで本人の好きなアクティビティだったら立ち上がらないかも?
などなど、リハビリスタッフとして、適切な車椅子選定やクッションの活用、シーティングを実施したり、本人の趣向を家族から聴取して余暇時間に導入したりなどの考え方が大事です。
状況に応じて、その時の手段を選択することも大事ですが、そもそもの認知症ケアの根本を見極めることが大事です。
「how to」よりも原理原則としてのパーソン・センタード・ケアが浸透することで、
同じとしていない認知症の患者さんの適切な介入ができること!
今回の勉強会を通して、まずはリハビリスタッフから波及していけたらいいなぁと思っています~